手指关节莫名其妙地肿痛,早上起来僵硬得像生了锈,去医院一查,类风湿关节炎。这类患者中,有相当比例的人同时伴有牙龈出血、牙齿松动的问题——不是巧合,而是两个看似不相干的疾病,在身体深处悄悄握手了。
我们的免疫系统从出生开始就在不断“学习”:哪些是敌人,需要攻击;哪些是朋友,需要容忍。而口腔菌群,正是这场终身教育中最重要的“陪练”之一。它们每天与免疫细胞打交道,帮助免疫系统维持着恰到好处的警觉。
但问题在于,当这个“陪练”本身出了问题——菌群失衡、有害菌泛滥——它可能开始教唆免疫系统犯错误。原本应该攻击外来入侵者的免疫细胞,掉转枪口,开始对准自己的身体。类风湿关节炎,就是这场“误伤”最典型的案例之一。
-
类风湿关节炎的“口腔源头”

1. 牙龈卟啉单胞菌的特殊能力
在所有口腔细菌中,有一种细菌被科学家们盯得最紧——牙龈卟啉单胞菌,牙周炎的头号致病菌。它拥有一种其他细菌很少具备的特殊能力:它能将人体蛋白质中的精氨酸转化为瓜氨酸 。这个过程叫做“瓜氨酸化”。听起来很学术,但我们可以这样理解:牙龈卟啉单胞菌像一个小型加工厂,它能够把人体自身的蛋白质“改造”一下,让这些蛋白质看起来不再像“自己人”。这种被改造过的蛋白质(瓜氨酸化蛋白),就成了免疫系统眼中的“可疑分子”。
2. 提前数年的预警信号
在类风湿关节炎的关节症状出现之前,患者血液中就已经可以检测到针对这些瓜氨酸化蛋白的抗体——抗瓜氨酸化蛋白抗体 。这意味着什么?意味着口腔里的这场“改造运动”,可能早于关节症状数年就已经开始。当患者第一次感觉到手指疼痛时,免疫系统可能已经在口腔里被“训练”了很久,只是我们一直没察觉。
3. 风险有多大?
牙周致病菌诱导的瓜氨酸化通过调节免疫反应,可能影响牙周炎和类风湿关节炎等全身性疾病的发生发展 。有研究显示,患有牙周炎超过5年的人群,患类风湿关节炎的风险显著升高。虽然具体的风险数值因研究设计而异,但方向是一致的:长期的口腔感染,是类风湿关节炎不可忽视的风险因素。
二、从口腔到关节的“免疫误伤”

1. 分子模拟:认错人的免疫系统
那么,口腔里的问题到底是怎么跑到关节去的?科学家们提出了几种机制,其中最重要的一个是“分子模拟”。简单来说:牙龈卟啉单胞菌在口腔里制造了大量瓜氨酸化蛋白。这些被改造过的蛋白质被免疫系统当成“入侵者”,于是产生了专门攻击它们的抗体。问题在于,关节滑膜里同样存在类似的瓜氨酸化蛋白(可能由局部炎症产生)。当抗体随着血液循环到达关节时,它们分不清这些瓜氨酸化蛋白是来自口腔还是来自关节,照单全收,一并攻击 。
2. 细菌本身的“远行”
除了这种“隔空误伤”,口腔细菌或其成分本身也可能直接迁移至关节。研究发现,牙周致病菌可以通过血液循环到达全身各处,包括关节滑膜。一旦在那里“定居”,它们就会持续刺激局部免疫反应,像一个永不撤退的“敌后武工队”,不断激惹免疫系统,维持关节的慢性炎症状态 。
3. 恶性循环的形成
更糟糕的是,一旦这种“口腔-关节”轴建立起来,就会形成恶性循环:
口腔菌群失衡→产生瓜氨酸化蛋白→免疫系统产生抗体→抗体攻击关节→关节发炎→全身炎症水平升高→反过来加重免疫系统紊乱→口腔菌群进一步失衡 。
三、治疗的新思路
1. 牙周治疗能改善类风湿关节炎吗?
既然两个病关系如此紧密,那么一个自然而然的问题是:治疗牙周炎,能不能改善类风湿关节炎的病情?
一项研究结果显示,在接受牙周治疗后,那些伴有严重牙周炎的患者,其类风湿关节炎疾病活动度评分(DAS28)显著改善,同时血液中的抗CCP2抗体水平也明显下降 。另一项综述总结了9项研究,发现非手术牙周治疗可能对类风湿关节炎患者的症状有益,DAS28评分的改善幅度在统计学上显著 。虽然研究者也提醒现有证据存在一定偏倚风险,但方向是明确的:控制好牙周炎,确实能减轻关节的炎症负担。
2. 机制上的印证
这些临床观察在机制层面也得到了印证。研究发现,牙周治疗不仅可能改善局部的牙周指标,还可降低了全身的炎症水平——包括C反应蛋白、白细胞介素-6等炎症标志物 。这正好呼应了我们之前反复提到的“慢性炎症”核心机制:扑灭口腔里的“战火”,全身的“烽烟”自然也会减弱。
3. 未来:跨学科协作
这些发现指向一个明确的未来方向:针对口腔致病菌的靶向干预,应当成为自身免疫疾病综合管理的一部分。
回顾全文,我们看到了口腔菌群与自身免疫疾病之间那条隐秘却坚实的纽带:
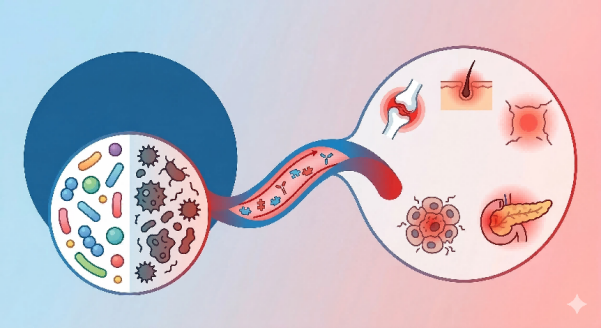
牙龈卟啉单胞菌通过瓜氨酸化蛋白质,在口腔里“制造”出一批被免疫系统视为敌人的分子;这些分子诱导产生的抗体,随血液循环到达关节,错误地攻击关节内的相似蛋白;口腔细菌本身也可能直接迁移到关节,持续刺激局部炎症;最终形成口腔-关节相互加剧的恶性循环。
但希望在于,这个循环是可以被打破的。积极控制牙周炎症,可能减轻类风湿关节炎的病情。这意味着,当我们面对自身免疫疾病时,治疗的目标不应该只盯着受累的器官——关节、皮肤、甲状腺——还应该回到源头,看看口腔里那个“免疫陪练”是否已经变质。
自身免疫疾病的战场,有时并不在关节,而在口腔。
在下一篇文章中,我们将沿着生命的轨迹继续前行,去看看口腔菌群如何影响另一个与免疫密切相关的系统——肠道。你会发现,从口腔到肠道,有一条比你想象中更繁忙的“微生物高速公路”。
参考文献
Zhao W, et al. Immunological landscape of periodontitis and rheumatoid arthritis and their molecular crosstalk. Eur J Med Res. 2025;30(1):124.
Bonilla M, et al. Impact of Protein Citrullination by Periodontal Pathobionts on Oral and Systemic Health: A Systematic Review. J Clin Med. 2024;13(22):6831.
Silva DS, et al. The impact of periodontitis and periodontal treatment on rheumatoid arthritis outcomes: an exploratory clinical trial. Rheumatology (Oxford). 2025;64(4):1679-1688.
Rajasekaran JJ, et al. Oral Microbiome: A Review of Its Impact on Oral and Systemic Health. Microorganisms. 2024;12(9):1797.
Suárez LJ, et al. Oral Dysbiosis and Autoimmunity: From Local Periodontal Responses to an Imbalanced Systemic Immunity. A Review. Front Immunol. 2020;11:591255.
Lopez-Oliva I, et al. Dysbiosis-Mediated Inflammation: A Pathophysiological Link Between Rheumatoid Arthritis and Periodontitis. J Clin Periodontol. 2026 Mar.
Yu X, et al. Oral Microbiome Dysbiosis and Citrullination in Rheumatoid Arthritis. Adv Exp Med Biol. 2025.
Sheng X, et al. Assessing the efficacy of nonsurgical periodontal treatment on rheumatoid arthritis: an umbrella review. Quintessence Int. 2025;56(4):260-272.